1-. Proteina Bence Jones.
La proteína de Bence Jones es una globulina monoclonal que se encuentra en sangre u orina. El hallazgo de esta proteína en el contexto de manifestaciones de daño orgánico como el cáncer de médula ósea, fallo renal, enfermedad lítica del hueso, anemia o grandes números de células plasmáticas en la médula ósea. Su presencia se da en 2/3 de los casos de mieloma múltiple.
El análisis de orina para detectar la proteína de Bence-Jones se usa, principalmente, para diagnosticar y monitorear el mieloma múltiple, un cáncer de la sangre. Un resultado anormal en el análisis de Bence-Jones también está vinculado con los linfomas malignos, que son cánceres del sistema linfático.
El mieloma múltiple es un cáncer sanguíneo de las células plasmáticas. Estas son células del sistema inmunológico que producen moléculas especializadas, denominadas anticuerpos, para ayudar a combatir gérmenes infecciosos. Debido a que la mayoría de las células plasmáticas viven en la médula ósea, los tumores del mieloma múltiple se encuentran, por lo general, aunque no siempre, en los huesos.
La médula ósea es el lugar en el que se producen las células sanguíneas. Debido a que el mieloma múltiple se desplaza a la médula ósea, puede causar varios tipos de deficiencia en la sangre:
Anemia, cantidad insuficiente de glóbulos rojos, que puede provocar debilidad y agotamiento
Trombocitopenia, cantidad insuficiente de plaquetas denominadas trombocitos, que son necesarias para formar coágulos sanguíneos. Por lo tanto, esta afección causa sangrado excesivo o formación excesiva de moretones.
Leucopenia, cantidad insuficiente de glóbulos blancos, que puede provocar debilitamiento del sistema inmunológico.
Las células plasmáticas saludables son un tipo de células sanguíneas que pueden ser desplazadas por el mieloma múltiple. En lugar de que haya una variedad de células plasmáticas que producen anticuerpos para combatir varias infecciones, los tumores del mieloma producen anticuerpos "monoclonales".Monoclonal significa que son todos del mismo tipo, lo que los hace ineficaces e, incluso, perjudiciales. No solo no combaten las infecciones, sino que también pueden dañar los riñones. Estas proteínas monoclonales están compuestas de dos cadenas ligeras y dos cadenas pesadas. Las proteínas de Bence-Jones son la cadena ligera de estos anticuerpos monoclonales. En muchos casos de mieloma múltiple, estas cadenas ligeras (las proteínas de Bence-Jones) aparecen en la orina.
Las células de mieloma también producen señales químicas que indican a los osteoclastos, las células que descomponen los huesos, que funcionen más de lo normal. Por lo tanto, el mieloma múltiple puede debilitar los huesos y provocar fracturas. La descomposición del material óseo también puede provocar niveles de calcio en la sangre superiores a lo normal. Los niveles altos de calcio en la sangre, una afección denominada hipercalcemia, pueden causar muchos problemas. Estos varían desde sed y ganas de orinar excesivas hasta deshidratación, problemas en los riñones y, en casos extremos, coma.
Forma en que se realiza el análisis.
Se necesita una “muestra de orina limpia” (de la mitad del chorro).
Los hombres o los niños deben limpiarse la cabeza del pene, mientras que las mujeres o las niñas necesitan lavarse el área que hay entre los labios de la vagina con agua enjabonada y enjuagar muy bien.
A medida que comience a orinar, permita que una pequeña cantidad de orina caiga a la taza del baño, lo cual limpia la uretra de contaminantes. Luego, en un recipiente limpio, recoja aproximadamente de 30 a 60 ml de orina y retire el recipiente del chorro. Entréguele el recipiente al médico o a su asistente.
En bebés, lave completamente el área alrededor de la uretra. Abra una bolsa de recolección de orina (una bolsa plástica con una cinta adhesiva en un extremo) y colóquela sobre el bebé. Para los niños, se puede colocar todo el pene dentro de la bolsa y pegar el adhesivo a la piel; para las niñas, la bolsa se coloca sobre los labios mayores. Colóquele un pañal al bebé (con bolsa y todo).
Revise al bebé frecuentemente y retire la bolsa después que éste haya orinado en ella. En los bebés activos, es posible que se tenga que repetir el procedimiento, ya que los bebés enérgicos pueden desplazar la bolsa. La orina se vierte luego en un recipiente para llevársela de nuevo al médico.
2-. Alfa Feto proteína.
La alfa-fetoproteína (AFP) es una proteína que normalmente sólo se produce en el feto durante su desarrollo. Cuando aparece en adultos, puede servir como un marcador tumoral. Si aparecen niveles elevados de AFP en el líquido amniótico puede ser una indicación de un defecto en el desarrollo del feto. Normalmente se ofrece consejo genético si una prueba rutinaria de AFP resulta positiva.
Como con todos los marcadores tumorales, la presencia de AFP por sí misma no es un diagnóstico de nada, sin embargo es ciertamente recomendable el poder descartar las enfermedades que pueden incrementar sus niveles. La razón fundamental por la que se usan los marcadores tumorales es para medir el grado de éxito de un tratamiento (p.e. quimioterapia, así si los niveles de AFP van en descenso, es una indicación que la enfermedad está mejorando.
La vida media de la alfa-fetoproteína es de 5 a 7 días, lo que quiere decir que los niveles deben caer a la mitad cada semana, y alcanzar los niveles normales alrededor de un mes después de suprimir la causa de la elevación.
¿Para qué se realiza este análisis?
La alfafetoproteína se mide para diagnosticar o controlar los problemas del feto o anormalidades en el mismo. Durante el embarazo se realiza este análisis junto a la amniocentesis para diagnosticar la posible aparición de espina bífida, o otros defectos de maduración de la médula y columna vertebral.
Además en el adulto sirve como detector o evaluador de enfermedades hepáticas y ciertos tipos de cáncer. Se realiza para monitorizar la evolución de las hepatitis y otras enfermedades del hígado.
Procedimiento de obtención.
Para realizar este análisis no se precisa estar en ayunas.
Se puede realizar la toma en un lugar apropiado (consulta, clínica, hospital) pero en ocasiones se realiza en el propio domicilio del paciente.
Para realizar la toma se precisa de localizar una vena apropiada y en general se utilizan las venas situadas en la flexura del codo. La persona encargada de tomar la muestra utilizará guantes sanitarios, una aguja (con una jeringa o tubo de extracción).
Le pondrá un tortor (cinta de goma-látex) en el brazo para que las venas retengan más sangre y aparezcan más visibles y accesibles.
Limpiará la zona del pinchazo con un antiséptico y mediante una palpación localizará la vena apropiada y accederá a ella con la aguja. Le soltarán el tortor.
Cuando la sangre fluya por la aguja el sanitario realizará una aspiración (mediante la jeringa o mediante la aplicación de un tubo con vacío).
Al terminar la toma, se extrae la aguja y se presiona la zona con una torunda de algodón o similar para favorecer la coagulación y se le indicará que flexione el brazo y mantenga la zona presionada con un esparadrapo durante unas horas.
La sangre extraída se traslada al laboratorio de análisis en un tubo especial para bioquímica, que contiene un producto anticoagulante. En general no suelen ser necesarios más de 10 mililitros de sangre para una batería estándar de parámetros bioquímicos
3-. Ca125.
El cáncer ovárico se origina en los ovarios. Los ovarios son glándulas reproductoras encontradas sólo en las mujeres que producen los óvulos para la reproducción. Los óvulos viajan a través de las trompas de Falopio hacia el útero donde el óvulo fertilizado se implanta y se desarrolla en un feto. Además, los ovarios son la fuente principal de las hormonas femeninas, el estrógeno y la progesterona. Un ovario está en cada lado del útero en la pelvis.
Los ovarios están compuestos por tres tipos principales de células: Cada tipo de célula se puede desarrollar en un tipo diferente de tumor.
• Los tumores epiteliales se originan de las células que cubren la superficie externa del ovario. La mayoría de los tumores ováricos son tumores de células epiteliales.
• Los tumores de células germinales se originan de las células que producen los óvulos.
• Los tumores estromales se originan de las células del tejido estructural que sostienen el ovario y producen las hormonas femeninas estrógeno y progesterona.
La mayoría de estos tumores son benignos (no cancerosos) y nunca se propagan fuera del ovario. Los tumores se pueden tratar mediante la extirpación quirúrgica de un ovario o de parte del ovario que contiene el tumor
.
A PARTIR de que el Dr. Bast identificara la molécula mucinosa CA125/ MUC16 utilizando anticuerpos monoclonales murinos (OC125), en pacientes con cistadenocarcinoma seroso del ovario, el antí- geno sérico CA125 se ha convertido en el principal marcador tumoral del cáncer epitelial de ovario.
La molécula CA125 es una glicoproteína de alto peso molecular que estructuralmente se compone de un dominio pequeño transmembranal y un dominio glicosilado mayor, de localización extracelular, compuesto de 60 repeticiones de aminoácidos, en donde se unen los anticuerpos OC125 y M11, que son los anticuerpos utilizados para la detección de CA 125.
El anticuerpo M11 sirve para su captura y el anticuerpo OC 125 para su detección, ya que detectan epítopes distintos.
El límite normal de CA125 se designó arbitrariamente en 35 U/mL.
El CA125 como método único de detección oportuna no es útil debido a la baja sensibilidad y especificidad, por lo que hoy en día se realizan diferentes estudios clínicos que incluyen el uso multimodal del CA125 en conjunto con ultrasonido transvaginal, monitoreo de cambios secuenciales en niveles seriados, y el uso de combinaciones de nuevos marcadores tumorales.
Examen en sangre:
Después de la cirugía y la quimioterapia, las personas deben hacerse el examen cada 2 a 4 meses durante los primeros 2 años, seguidos de cada 6 meses durante 3 años y luego anualmente.
El examen para CA-125 también se puede hacer si una mujer tiene síntomas o resultados en una ecografía que sugieran la presencia de cáncer ovárico.
En general, este examen no se usa para evaluar a mujeres sanas en busca de cáncer ovárico cuando todavía no se ha hecho un diagnóstico.
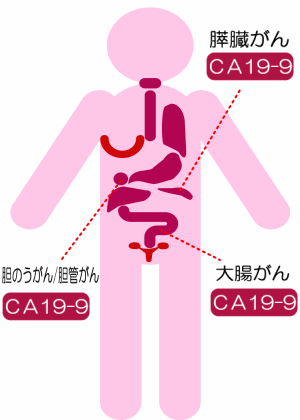
4-. Ca 19-9.
El CA 19-9 (antígeno carbohidrato) se ha identificado como un derivado siálico del grupo sanguíneo Lewis A y se expresa en el 95% de la población. Se consideran normales las concentraciones inferiores a 37 U/ml. es producido en bajas concentraciones en los epitelios biliar, gástrico, pancreático, colónico, salival, endometrial y bronquial
corresponde a un epítope que forma parte de un carbohidrato, el sialo-lactato-N-fucopentosa II, descubierto en 1979 por Hilary Koprowski8 como antígeno asociado a carcinoma colorrectal.
La expresión sérica del marcador depende de la expresión génica del antígeno Lewis. En condiciones normales, el CA 19-9 es producido en cantidades muy bajas en pacientes con fenotipo Lewis positivo. Aquellos pacientes con fenotipo Lewis negativo no tienen la información génica necesaria para expresar el marcador, independientemente del escenario clínico. En los Estados Unidos de América, se considera que un 94% de la población de raza blanca y un 78% de la población de raza negra tiene fenotipo Lewis positivo. Se desconoce este porcentaje en nuestro país.
En la actualidad, el CA 19-9 se considera el marcador más útil en el manejo de enfermedades malignas pancreatobiliares, particularmente, en el caso del cáncer de páncreas, donde se eleva en un 69% a 92% de estos pacientes, lo que ha permitido su uso con fines diagnósticos, pronósticos y de seguimiento.6 En pacientes con cáncer de páncreas y fenotipo Lewis positivo se ha descrito una sensibilidad del 88%.
Las determinaciones de CA 19-9 se realizaron mediante ensayo Access GI Monitor®, un inmunoensayo de quimioluminiscencia de partículas paramagnéticas para la determinación cuantitativa de los niveles de CA 19-9 en suero y plasma humanos, obtenidos por venopunción periférica.
¿ Qué es el radioinmunoanálisis de CA 19-9 (RIA)? ¿Qué mide este tipo de análisis?
El radioinmunoanálisis (RIA, por sus siglas en inglés) de CA 19-9 es un análisis de sangre que determina el nivel en la sangre de antígenos relacionados con el tumor de una persona que tiene cáncer de páncreas. Los antígenos CA 19-9 son sustancias extrañas liberadas por las células del tumor pancreático que causan una respuesta inmunológica.
Radio inmunoensayo
Esta técnica fué desarrollada por Solomon A. Berson y Rosalyn Yalow en 1960 para determinar la concentración de insulina en el plasma sanguíneo. Por ese motivo, R. Yalow recibió el Nobel de Medicina en 1977 (Berson murió en 1972). Hoy en día, esta técnica se utiliza para detectar y cuantificar sustancias que se encuentran en cantidades muy pequeñas y mezcladas con muchas otras. Es por tanto una técnica muy sensible y muy específica. Utilizando anticuerpos de gran afinidad se pueden detectar hasta picogramos de antígeno. (1 pg = 10-12 g).
El fundamento es muy sencillo:
Se mezcla una cantidad constante de antígeno marcado radioactivamente y una cantidad constante deun anticuerpo para ese antígeno.
Se produce la reacción entre antígeno (Ag) y anticuerpo (Ac)
Se separa la fracción de antígeno que se ha unido de la que permanece libre
Se determina la radioactividad
Si la muestra contiene además antígeno frío (no marcado), éste competirá con el marcado para unirse al anticuerpo, y se observará un descenso en la medida de la radioactividad.
Este descenso es proporcional a la concentración de antígeno frío en la muestra
5-. CA-15-3.
MARCADOR TUMORAL SÉRICO DE MAMA.
También conocido como antígeno carbohidrato CA-15-3.
Es una proteína epitelial polimórfica de alto PM perteneciente a la familia de las mucinas expresado en el polo apical del epitelio, ductos y alveolos de la glándula mamaria, se presenta como antígeno circulante en bajas concentraciones. Se observan valores aumentados en varios adenocarcinomas, fundamentalmente aquellos relacionados con la mama, pero no exclusivamente.
CA 15.3 representa un epitope identificado por anticuerpos monoclonales y que puede ser expresado por una variedad de adenocarcinomas (colon, pulmón, ovario,
tracto gastrointestinal incluido el páncreas), pero especialmente asociado a mama. Otro antígenos mucínicos o mucina-like que se localizan en la glándula mamaria y se asocian al Cancer de mama son: CA 549, CAM 26, CAM 29, BCM y MCA , todas son proteínas identificadas por anticuerpos monoclonales.
VALOR PREDICTIVO POSITIVO :
• 45 – 75 %
Puede ser marcador de enfermedades benignas de la mama, ovario, endometriosis, enfermedad inflamatoria pélvica y hepatitis.
VALOR PREDICTIVO NEGATIVO
65 – 95 %
Se presenta un aumento en los estadios iniciales de la enfermedad.
Sólo el 21% de los pacientes en los estados tempranos de la enfermedad presentan niveles altos del marcador, por lo cual NO SIRVE COMO DIAGNÓSTICO NI COMO SCREENING de neoplasia mamaria.
Su utilización fundamental es para el seguimiento del tratamiento de un cáncer de mama ya diagnosticado. Los cambios en su concentración a través del tiempo son más importantes que sus valores absolutos. Un aumento del 25% en sus valores en determinaciones seriadas indica un aumento en la progresión del carcinoma en un 95% de los pacientes.
En el cáncer no tratado su aumento se relaciona exponencialmente con la masa del tumor y el estadío de la neoplasia. Se observan niveles elevados del marcador en el 70 al 80% de las pacientes con cáncer de mama metastásico.
Los valores más altos del marcador están asociados a metástasis hepática y ósea, en tanto que las metástasis en piel y tejido conectivo dan los niveles más bajos.
Ligeros y transitorios aumentos en la concentración del marcador están asociados a enfermedades benignas, estos niveles rápidamente se normalizan después de la remisión.
UTILIDAD CLÍNICA
• No se utiliza como diagnóstico ni screening.
• Es muy útil para el monitoreo de las pacientes diagnosticadas y tratadas, donde la disminución de sus niveles se asocia a mejor respuesta.
• Es sensible y específico para la detección de la recurrencia del cáncer de mama.
Metodos de laboratorio.
IRMA es un ensayo de tipo NO competitivo utilizado en la cuantificación de antígenos de alto peso molecular que presentan varios determinantes antigénicos ó epitopes. El IRMA no puede emplearse en la determinación de moléculas pequeñas (ej. esteroides) que poseen baja capacidad antigénica, ya que en general se requiere que posean varios epitopes. Este ensayo requiere de dos anticuerpos específicos (mono ó policlonales) dirigidos contra epitopes diferentes del antígeno. Ambos anticuerpos deben encontrarse en altas concentraciones (en exceso). Uno de estos anticuerpos se adsorbe a una fase sólida y el otro anticuerpo se marca radiactivamente, en general con 125I. Luego de incubar, se formarán complejos de anticuerpo adsorbido a la fase sólida-antígeno presente en la muestra-anticuerpo marcado radiactivamente. Se lava, y se determina la radiactividad en un contador de centelleo líquido. La radiactividad obtenida será directamente proporcional a la concentración de antígeno presente en la muestra a dosar.
Ventajas del IRMA:
• Posee mayor sensibilidad que el RIA. Al utilizar anticuerpos en exceso, el IRMA es capaz de detectar antígeno en muy bajas concentraciones.
• Es más fácil marcar radiactivamente anticuerpos (como utiliza el IRMA) que marcar radiactivamente antígeno (como requiere el RIA).
• Es un ensayo rápido y estable.
Desventajas del IRMA:
• Requiere de mayor número de pasos, por ejemplo necesita lavados adicionales que el RIA no utiliza.
• Utiliza generalmente anticuerpos monoclonales (Mab), que son más laboriosos de obtener que los anticuerpos policlonales (Ac). Los Mab son anticuerpos que proceden de un único clon de linfocitos B activados (plasmocitos), o sea que poseen la capacidad de reconocer un único epitope en toda la molécula antigénica y siempre es el mismo. Se obtienen por la técnica desarrollada por Milstein y Köhler.
• Al utilizar sustancias radiactivas está sujeto a legislación restrictiva (a diferencia del ELISA y el DELFIA que no emplean compuestos radiactivos).
Enzimainmunoanálisis (EIA)
Determinación de autoanticuerpos (anti-ENA, anti-proteinasa-3, anti-mieloperoxidasa, anti-DNA, anti-cardiolipina, etc.), marcadores tumorales, IgE total y otras.
Objetivo
El enzimainmunoanálisis (EIA) es una metodología que permite cuantificar anticuerpos o antígenos en muy baja concentración (menos de 1 ng/ml) en la mayoría de los líquidos biológicos y sobrenadantes de cultivos celulares. Se ha usado ampliamente en el estudio de la respuesta de anticuerpos frente antígenos complejos. En el laboratorio de inmunología se utiliza corrientemente para detectar y cuantificar autoanticuerpos y diversas proteínas e inmunoglobulinas en baja concentración en los líquidos biológicos.
De acuerdo a lo anterior el EIA puede aplicarse a una amplia gama de situaciones, entre las que destacan las siguientes:
• Apoyo diagnóstico a enfermedades autoinmunes
• Diagnóstico de enfermedades infecciosas.
• Diagnóstico de enfermedades alérgicas
• Estudio de marcadores tumorales
• Cuantificación de proteínas circulantes en baja concentración
• Niveles plasmáticos de drogas y hormonas.
LA QUIMIOLUMINISCENCIA
Fundamentos de la QL La QL se define como la emisión de radiación electromagnética, ó de luz, producida por una reacción química.En los ensayos QL la reacción QL resultante se mide en URL que significa unidades relativas de luz. La QL forma parte de un fenómeno más general denominado Luminiscencia. La luminiscencia es definida a como la emisión de luz asociada con una sustancia electrónicamente excitada.
• En fluorescencia, la sustancia fluorescente es estimulada por fotones de luz, pasando así al estado excitado.
• En quimioluminiscencia, una reacción química es responsable de la excitación electrónica
En quimioluminiscencia, la emisión de luz es causada por los productos de una reacción específica química, que implica generalmente: un sustrato ó agente QL ó precursor QL , un oxidante y un producto que es la molécula en estado electrónicamente excitado, que al pasar al estado fundamental emite un fotón.
El Luminol es un agente ó sustancia QL que al sufrir una reacción química de Oxidación se convierte en un producto ó molécula excitada que emite luz. El ester de Acridina también llamado Acridinio es un agente QL usado en los inmunoanálisis QL automatizados. Este ester de acridinio sufre una reacción de oxidación dando lugar a un producto en estado excitado que emite luz.
6-. Antígeno Carcinoembrionario (Cea).
El CEA es una glucoproteína de elevado peso molecular (180 kD) presente en la membrana citoplasmática de numerosas células glandulares. Se aisló por primera vez en suero de pacientes con carcinoma de colon. Se conoce la existencia de varios determinantes antigénicos que producen reacciones cruzadas con los antígenos, similares al CEA.
Se consideran normales las concentraciones inferiores a 5 ng/mL, si bien el 7-8% de los individuos fumadores pueden presentar concentraciones ligeramente superiores (<8-10 ng/mL).
Niveles superiores a la normalidad, aunque en general inferiores a 15 ng/mL, pueden detectarse en pacientes con enfermedades pulmonares o hepáticas crónicas, insuficiencia renal, enfermedad inflamatoria intestinal, hipotiroidismo, obstrucción biliar, etc.
El CEA puede considerarse un marcador tumoral de amplio espectro, siendo empleado en la mayoría de las neoplasias epiteliales: neoplasias digestivas (colon, recto, estómago, páncreas), mamarias, pulmonares, tumores de cabeza y cuello, neoplasias ginecológicas (endometrio, cérvix), entre otras.
La sensibilidad del CEA para su uso preoperativo en caso del carcinoma colorrectal ha demostrado ser estado dependiente; el CEA se ha encontrar elevado en el:
10-28% de los pacientes con carcinoma estado Ade Duke,
45% en estado B de Duke
70% en pacientes con carcimoma en estado C deDuke
Significado clínico
Se han realizado estudios para evaluar su aplicación práctica, la principal aplicación del CEA es en el carcinoma colorrectal, en el que muestra una sensibilidad del CEA para su uso preoperativo en caso del carcinoma colorrectal ha demostrado ser estado dependiente; el CEA se ha encontrar elevado en el:
10-28% de los pacientes con carcinoma estado Ade Duke,
45% en estado B de Duke
70% en pacientes con carcimoma en estado C deDuke
Se ha estudiado el ACE antes del tratamiento quirúrgico como método de tamizaje, correlación con la etapa anatomopatológica, con el pronóstico de supervivencia y con presencia de metástasis al momento del diagnóstico.
Después del tratamiento se ha valorado como marcador de aparición de metástasis, de persistencia de enfermedad, de recurrencia local y también, como blanco en inmunoterapia. Se ha demostrado que el ACE no tiene valor como método de tamizaje, ya que su sensibilidad es baja en estadios tempranos (menor al 25%) y por lo tanto no se recomienda para escrutinio.
















.jpg)